Repérage des violences sexistes et sexuelles : un enjeu majeur pour les professionnel.les de santé
Les violences sexistes et sexuelles constituent un problème de santé publique majeur, aux conséquences physiques, psychologiques et sociales considérables. Souvent invisibles, elles restent sous-déclarées, notamment en raison de la peur, de la culpabilité, de la dépendance ou du manque de confiance envers les institutions.
Les professionnel.les de santé occupent une place stratégique dans leur repérage : ils et elles sont souvent les premier.es interlocuteur.trices vers lesquel.les les victimes se tournent, parfois sans exprimer explicitement les violences subies.
Ce deuxième article vise à fournir des repères pratiques pour améliorer le dépistage, l’écoute et l’orientation. Si besoin, vous pouvez aussi vous référer au premier article consacré aux définitions.
Si vous souhaitez vous impliquer dans le groupe de travail concernant les violences sexistes et sexuelles, vous pouvez contacter Emilie MARIONNEAU REMAUD, coordinatrice Parcours de soin et Prévention : emilie.remaud@cpts-centrevendee.fr
Rappel : Comprendre les violences sexistes et sexuelles
Les violences sexistes et sexuelles regroupent un ensemble d’actes commis en raison du genre ou du sexe, incluant, entre autres :
- Le harcèlement sexuel ou sexiste ;
- Les agressions sexuelles ;
- Le viol ;
- Les violences conjugales à dimension sexuelle ;
- Les mutilations sexuelles ;
- Le mariage forcé ;
- Le cyberharcèlement à caractère sexuel…
Elles touchent majoritairement les femmes et les personnes minorisées, mais peuvent concerner toute personne, quel que soit leur âge ou leur genre.
Les violences s’inscrivent souvent dans un contexte d’emprise ou de domination, ce qui rend le dévoilement difficile et nécessite une approche sensible et professionnelle.

Pourquoi le repérage en consultation est essentiel ?
La victime consulte souvent pour un tout autre motif, parfois somatique (douleurs chroniques, troubles gynécologiques, traumatismes) ou psychique (anxiété, dépression, troubles du sommeil).
Un dépistage précoce permet de réduire les risques de récidive, les complications médicales et psychologiques, et d’orienter rapidement vers des aides spécialisées.
Les professionnel.les de santé bénéficient d’une position de confiance et de neutralité permettant à la victime de se sentir en sécurité pour parler.
Signes d’alerte pouvant évoquer des violences



Aucun signe n’est spécifique, mais l’ensemble peut orienter vers une situation à explorer avec douceur.
Interroger : comment poser les questions ?
La manière d’aborder le sujet influence fortement la possibilité d’un dévoilement.
Principes clés
- Créer un espace confidentiel (isoler la victime si un tiers l’accompagne).
- Adopter une posture neutre, bienveillante et non jugeante.
- Utiliser un vocabulaire simple, direct et respectueux.
- Rappeler la confidentialité du cadre médical.
Exemples de formulations sans signes d’alerte
- « Comment vous sentez-vous à la maison ? »
- « Comment votre conjoint.e se comporte-t-il/elle avec vous ? »
- « Quelqu’un vous a-t-il déjà fait du mal, physiquement ou sexuellement ? »
- « Vous sentez-vous en sécurité dans votre relation actuelle ? »

Et expliquer, afin de normaliser le dépistage et faciliter la parole : « La violence est très courante au sein des familles. Je questionne régulièrement mes patient.es à ce sujet car les violences ont un impact négatif sur la santé et sont interdites par la loi. Personne ne devrait avoir à vivre dans la peur de son/sa partenaire. »
La Haute Autorité de Santé recommande également de prendre en considération les enfants du cercle familial : « Avez-vous peur pour vos enfants ? ». Ce type de question a une influence importante sur les révélations.
Bon à savoir : Le Ministère de la Justice a publié en mars 2020 une version actualisée du Guide relatif à la prise en charge des mineurs victimes. Ce guide tient compte des réformes intervenues depuis 2015 et des préconisations de la circulaire du 9 mai 2019 relative à l’amélioration du traitement des violences conjugales et la protection des victimes.
Exemples de formulations face à des signes d’alerte
En présence de signes d’alerte, il est recommandé de questionner le/la patient.e sur des violences subies, en s’appuyant alors sur ces symptômes pour ouvrir le dialogue :
- « Il arrive que des patient.es qui présentent les mêmes symptômes que vous soient victimes de violences. Est-ce votre cas ? »
- « Parfois, ces symptômes sont liés à du stress, des tensions ou de la violence à la maison. Est-ce votre cas ? »
- « Lorsque vous étiez enceinte, avez-vous été maltraitée, frappée, giflée, blessée par votre partenaire ? »
En cas de doute sur une situation de violence et si le/la patient.e ne souhaite pas parler, il est recommandé :
- de ne pas insister, mais de lui laisser le temps de décider ;
- d’indiquer les aides existantes, pour qu’il ou elle puisse y avoir recours ;
- de noter dans le dossier médical les éléments de doute et les réactions observées.
Source :
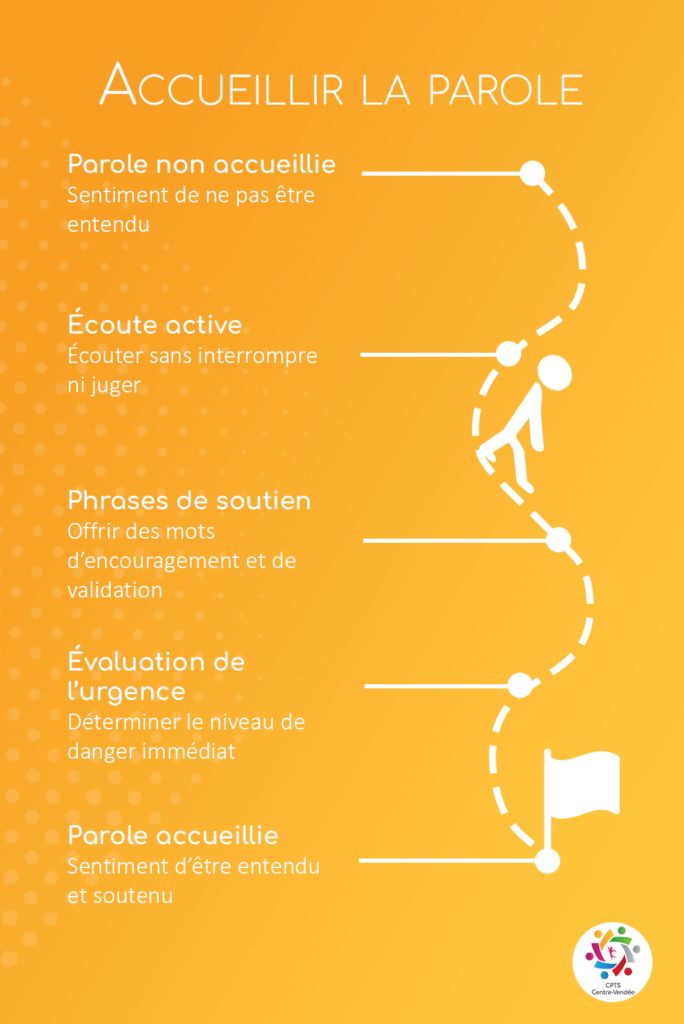
Accueillir la parole
Ce qui est recommandé
- Écouter sans interrompre, sans minimiser ni dramatiser.
- Dire des phrases de soutien :
- « Vous avez bien fait d’en parler. »,
- « Je vous crois. »,
- « Ce que vous vivez n’est pas de votre faute. »
- Évaluer l’urgence : danger imminent, considérer l’impact sur les enfants, blessures graves, risque suicidaire.
- Documenter les constatations médicales de manière précise et objective dans le dossier.
- Proposer des orientations vers des ressources spécialisées (que nous détaillerons dans un troisième article).
À éviter absolument
- Blâmer la victime (« pourquoi ne partez-vous pas ? »).
- Interroger de manière intrusive ou répétitive.
- Chercher à enquêter ou identifier l’agresseur.euse (ce n’est pas le rôle médical).
- Faire des promesses impossibles (« cela ne se reproduira plus »).
En cas de révélation par la victime
Il est recommandé de :
- reformuler oralement les propos de la victime avec elle, pour qu’elle se les réapproprie ;
- confirmer à la victime ce que sont les violences au sein du couple, les violences sexistes et sexuelles ;
- lui proposer de l’orienter vers des référent.es pour une aide plus spécialisée ;
- lui transmettre des informations concernant les aides associatives, judiciaires et sanitaires qui pourront l’aider à se protéger et à protéger ses enfants.
Le rôle essentiel du certificat médical
En cas de violences physiques ou sexuelles, le certificat médical est un document clé, pouvant être utilisé dans un cadre judiciaire.
Il doit être :
- descriptif, objectif et détaillé :
- Décrire avec précision et sans ambiguïté les faits médicalement constatés (signes cliniques des lésions, signes neurologiques, sensoriels et psycho-comportementaux constatés), en s’appuyant sur l’examen clinique.
- N’exprimer aucun jugement ni aucune interprétation : le/la rédacteur.trice ne se prononce pas sur la réalité des faits, sur la responsabilité d’un tiers, ni sur l’imputabilité.
- Reporter les dires spontanés de la victime sur le mode déclaratif, entre guillemets, sous la forme : « X dit avoir été victime de… », « la victime déclare… », « selon les dires de la victime… ».
- Faire figurer les antécédents qui peuvent interférer avec les lésions traumatiques (état antérieur) uniquement avec l’autorisation expresse de la victime.
- Préciser, en cas de violences psychologiques à l’origine de symptômes psychologiques, en quoi ils altèrent les conditions et la qualité de vie de la personne : les violences psychologiques constituent une effraction psychique au même titre que les violences physiques, et de longue durée.
- Mentionner si besoin des éléments cliniques négatifs ainsi que la prise de photos ou la réalisation de schémas anatomiques datées et identifiées, avec l’accord de la victime et en conservant un double des photographies.
- rédigé même si la victime ne souhaite pas porter plainte ;
- conservé dans le dossier médical.
Bon à savoir : La Miprof (Mission interministérielle pour la protection des femmes contre les violences et la lutte contre la traite des êtres humains) accompagne les professionnel.les dans la mise en œuvre de leur pratique professionnelle et notamment dans la rédaction des écrits professionnels.
En lien avec les professionnel.les, des expert.es et le soutien des représentant.es institutionnel.les et professionnel.les, la Miprof a élaboré des modèles d’écrits professionnels et des notices explicatives.
Source : https://arretonslesviolences.gouv.fr/je-suis-professionnel/les-ecrits-professionnels
Le dépôt de plainte : un processus long et non linéaire
Lorsqu’une personne envisage de porter plainte pour des violences conjugales, il est nécessaire d’avoir en tête que cette démarche s’inscrit le plus souvent dans un processus long et non linéaire. Il est souvent marqué par de multiples allers-retours, en moyenne jusqu’à sept, entre l’intention de déposer plainte et le renoncement temporaire.
Ces hésitations ne relèvent ni d’une indécision, d’un manque de crédibilité ou d’une minimisation des faits, mais de mécanismes bien documentés : peur des représailles, emprise psychologique, dépendance affective, financière ou administrative, préoccupations liées aux enfants, sentiment de honte ou de culpabilité, pression familiale ou sociale, espoir d’un changement, isolement social, ou encore expériences antérieures de réponses institutionnelles insuffisantes.
À chaque retour en arrière, la violence peut être relativisée, banalisée, réinterprétée ou tue, tandis que la victime continue néanmoins à consulter, souvent pour des motifs somatiques ou psychiques indirects.

En tant que professionnel.les de santé, comprendre ces allers-retours est fondamental : rappeler que le dépôt de plainte est un processus, non un acte isolé. Il n’est pas un préalable à l’aide, mais une étape possible parmi d’autres, et que chaque espace d’écoute, de repérage et d’orientation, même sans plainte immédiate, constitue un levier majeur de protection, de sécurisation et de reconnaissance des violences sexistes et sexuelles.
Dans ce parcours souvent fragmenté, l’application Mémo de vie constitue un outil précieux et sécurisé pour les personnes victimes de violences sexistes et sexuelles. Pensée comme un carnet personnel protégé, elle permet de consigner, au fil du temps, des faits de violences (dates, lieux, descriptions), des éléments médicaux ou administratifs, ainsi que des photos ou documents, sans obligation immédiate de dépôt de plainte. Pour les professionnel.les de santé, connaître l’existence de Mémo de vie permet d’orienter les victimes vers un dispositif qui respecte leur temporalité, renforce leur pouvoir d’agir et sécurise les preuves dans un contexte d’emprise ou d’incertitude. L’application s’inscrit ainsi comme un outil d’anticipation et de protection, facilitant, le moment venu, un recours aux soins, au droit ou à la justice, tout en reconnaissant que la décision d’agir se construit progressivement.
Source : https://www.france-victimes.fr/index.php/nos-engagements/memo-de-vie
Se former pour mieux accompagner
Le repérage des violences nécessite des compétences spécifiques :
- compréhension du cycle des violences ;
- savoir interroger ;
- posture empathique ;
- connaissances juridiques et sociales ;
- maîtrise du recueil des preuves.
La formation continue constitue un levier essentiel pour améliorer la qualité de la prise en charge et renforcer la capacité des professionnels à agir en prévention.
Bon à savoir : La Miprof (Mission interministérielle pour la protection des femmes contre les violences et la lutte contre la traite des êtres humains) élabore des outils de formations pour toutes et tous les professionnel.les avec le concours d’un collège de formateur.trices, d’universitaires, d’enseignant.es, d’expert.es et le soutien des partenaires institutionnels et professionnels.
Ces kits pédagogiques se composent de courts-métrages et livrets d’accompagnement, fiches réflexes spécifiques à certaines professions, etc.
Ces outils s’adressent à l’ensemble des professionnel.les susceptibles d’intervenir auprès des victimes de violences : dans les secteurs de la santé, du social, de l’éducation, de la sécurité, de la justice, etc.
En résumé
Les violences sexistes et sexuelles sont fréquentes, graves et souvent invisibles. Les professionnel.les de santé, par leur proximité et leur expertise, jouent un rôle déterminant dans leur repérage et leur prise en charge.
Créer un climat de confiance, repérer les signaux, poser les bonnes questions et écouter sans jugement sont les piliers d’une intervention efficiente. En renforçant leurs compétences et en systématisant le dépistage, les soignant.es peuvent contribuer de manière décisive à la protection des victimes et à la lutte contre ces violences.
Nous verrons dans un troisième et dernier article comment l’orientation vers les ressources adaptées constitue le dernier pilier d’un accompagnement efficace et sécurisant.
